สเต็มเซลล์ (stem cell) หรือเซลล์ต้นกำเนิดมีคุณสมบัติเฉพาะตัวที่สามารถแบ่งตัวเองได้ไม่จำกัดและมีศักยภาพในการเปลี่ยนแปลงตัวเองไปเป็นเซลล์ใดก็ได้ ทำให้การนำสเต็มเซลล์มาใช้ในการรักษาโรคจึงเป็นการนำเสนอวิธีการรักษาที่เน้นไปที่การฟื้นฟูและทดแทนเซลล์ต่างๆที่เสียหายไปให้กลับมาทำงานได้อีกครั้ง [อ้างอิง 1]
ปฏิเสธไม่ได้เลยว่าโรคร้ายนั้นสามารถเข้ามาเล่นงานเราได้ทุกช่วงอายุ ซึ่งหลายๆโรคแม้ว่าการแพทย์จะพัฒนาไปมากสักเพียงไหนแต่ก็ยังพบปัญหาเรื่องผลข้างเคียงจากการรักษาหรือต้องทนทุกข์จากความเสียหายของโรคที่เหลืออยู่แม้ว่าตัวโรคจะสงบไปแล้ว
ที่ผ่านมานั้นการรักษาด้วยสเต็มเซลล์ยังไม่แพร่หลายเนื่องจากข้อจำกัดในการคัดแยกและจัดเก็บสเต็มเซลล์ในอดีต ทำให้มีเพียงสเต็มเซลล์เม็ดเลือด (Hematopoietic stem cell) จากไขกระดูกเท่านั้นที่นำมาใช้จริง แต่ปัจจุบันสามารถคัดแยกและจัดเก็บสเต็มเซลล์เนื้อเยื่อ (Mesenchymal stem cell) ได้จากสายสะดือและไขมันซึ่งยังคงความสามารถในการแบ่งตัวและเปลี่ยนแปลงตัวเองได้อยู่ [อ้างอิง 1] ทำให้การใช้สเต็มเซลล์ในการรักษานั้นหลากหลายมากขึ้น
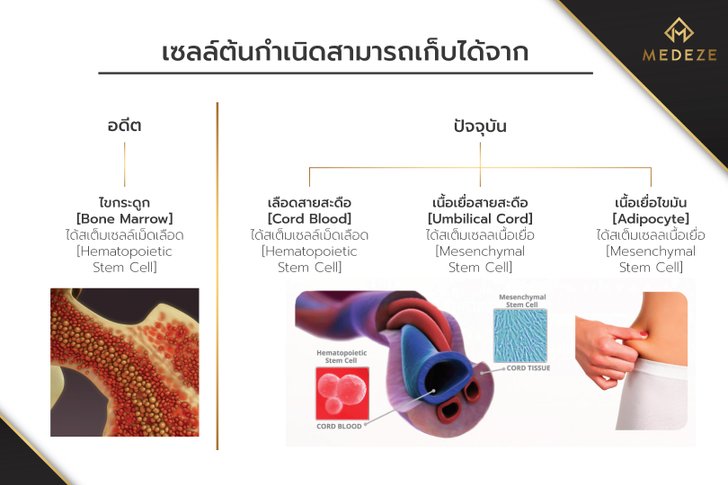
ข้อแตกต่างของการเก็บสเต็มเซลล์แต่ละแบบ
จะเห็นได้ว่าตัวเลือกในการเก็บสเต็มเซลล์นั้นสามารถเก็บได้จากหลายตำแหน่ง แต่ละตำแหน่งก็จะมีข้อดีข้อเสียต่างกันไป โดยการเก็บสเต็มเซลล์ตั้งแต่แรกเกิดจากสายสะดือนั้นจะมีค่าใช้จ่ายในเรื่องการเก็บดูแลรักษาเพิ่มขึ้นมา แต่ก็มีข้อดีกว่าการเก็บสเต็มเซลล์ตอนโตแล้วตรงที่
- การเก็บสเต็มเซลล์ในผู้ใหญ่นั้นจะเก็บโดยการดูดไขมันจากหน้าท้อง หรือเจาะเข้าไปในกระดูก ซึ่งเป็นหัตถการที่ค่อนข้างเจ็บปวด ต่างจากการเก็บเนื้อเยื่อสายสะดือที่เก็บจากสายสะดือที่แยกจากทารกแล้ว
- สเต็มเซลล์ที่เก็บจากเนื้อเยื่อสายสะดือนั้นมีศักยภาพในการแบ่งตัวและเปลี่ยนแปลงตัวเองได้สูงกว่ามาก ซึ่งรองรับความเป็นไปในในการรักษาแบบใหม่ๆที่อาจเกิดขึ้นในอนาคต [อ้างอิง 2]
- เซลล์ที่เก็บจากสายสะดือยังไม่ผ่านการเจอสิ่งแปลกปลอมต่างๆ ไม่ว่าจะเป็นสารเคมี รังสีต่างๆ
ในปัจจุบันมีการศึกษารายงานผลจากใช้สเต็มเซลล์เนื้อเยื่อในการรักษาผู้ป่วยจริงตีพิมพ์ออกมาเป็นจำนวนมาก ซึ่งสามารถนำไปใช้ได้ในผู้ป่วยหลายกลุ่มโรค ในทุกๆช่วงอายุ โดยเน้นที่การฟื้นฟูอวัยวะหรือเซลล์ต่างๆที่เสียหายไป ต่อไปนี้จะเป็น 6 ตัวอย่างโรคที่มีการศึกษาและนำมาใช้จริงของสเต็มเซลล์

โรคมะเร็งเม็ดเลือดขาว (Leukemia)
ปกติการรักษาจะใช้วิธีทำลายไขกระดูกเดิมของผู้ป่วยที่ผลิตมะเร็งเม็ดเลือดขาวออกมา จากนั้นก็จะทำการปลูกถ่ายไขกระดูกใหม่กลับเข้าไป ซึ่งหลายๆครั้งจะมีปัญหาความไม่เข้ากันของเซลล์ผู้บริจาคกับร่างกายของผู้ป่วย
ในการศึกษาจากประเทศสหรัฐอเมริกาตีพิมพ์ลงวารสาร Pediatrics ในปี 2007 [อ้างอิง 3] รายงานผู้ป่วยอายุ 3 ปี ที่วินิจฉัยว่าเป็นมะเร็งเม็ดเลือดขาวเฉียบพลัน (Acute lymphoblastic leukemia) โดยมีอาการกำเริบหลังจากได้รับการรักษาด้วยเคมีบำบัดจนครบแล้ว
ทีมแพทย์และผู้ปกครองเลือกรักษาด้วยเคมีบำบัดพร้อมกับการปลูกถ่ายสเต็มเซลล์เม็ดเลือดจากเลือดสายสะดือของผู้ป่วยเอง ซึ่งในผู้ป่วยรายนี้ผู้ปกครองได้เลือกที่จะเก็บสเต็มจากสายสะดือไว้ให้บุตรตั้งแต่แรกเกิดเพราะเล็งเห็นศักยภาพและประโยชน์ของสเต็มเซลล์ โดยข้อดีเหนือการใช้สเต็มเซลล์จากผู้บริจาคคือลดความเสี่ยงเรื่องการที่ร่างกายผู้ป่วยจะต่อต้านไขกระดูกใหม่เพราะใช้เซลล์ของตัวเองในการปลูกถ่ายและลดความเสี่ยงเรื่องการรับเชื้อที่ปนเปื้อนมาจากสเต็มเซลล์ผู้บริจาค โดยในผู้ป่วยรายนี้การรักษาผ่านไปได้ด้วยดีและไม่มีอาการกลับเป็นซ้ำเลยในช่วง 20 เดือน

โรคหลอดเลือดสมองตีบ
ผู้ป่วยหลายรายถึงแม้จะรอดชีวิตจากภาวะหลอดเลือดสมองตีบเฉียบพลันแต่ก็ต้องมาทนกับสภาพอัมพฤกษ์ อัมพาต ที่แม้จะได้รับการกายภาพบำบัดเป็นอย่างดี ก็ไม่สามารถฟื้นฟูการทำงานในส่วนของเซลล์ประสาทที่เสียหายไปแล้วได้ ดังนั้นไม่ว่าการรักษาใดที่ช่วยให้ผู้ป่วยสามารถฟื้นตัวขึ้นมาได้นั้นจะมีประโยชน์ต่อผู้ป่วยและคนรอบข้างเป็นอย่างมาก
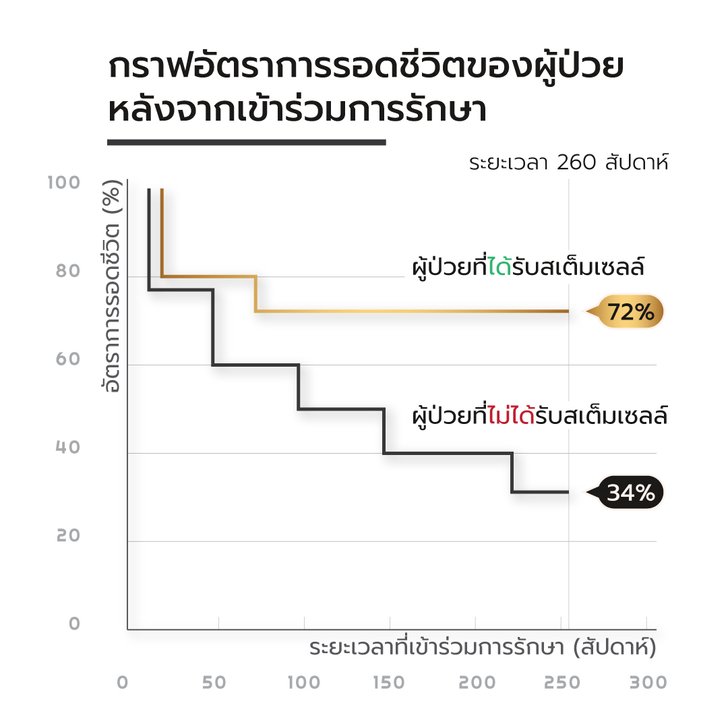
มีรายงานผลระยะยาวของการปลูกถ่ายสเต็มเซลล์ในผู้ป่วยหลอดเลือดสมองตีบที่ประเทศเกาหลีใต้ในวารสาร Stem Cells ปี 2010 [อ้างอิง 4] เป็นการศึกษาแบบสุ่มที่มีตัวควบคุม ซึ่งถือเป็นการศึกษาที่มีความน่าเชื่อถือสูง โดยผู้ป่วยกลุ่มแรกจะได้สเต็มเซลล์เนื้อเยื่อผ่านทางหลอดเลือดดำที่คัดแยกมาจากไขกระดูกของผู้ป่วยเองและอีกกลุ่มจะไม่ได้รับสเต็มเซลล์
หลังตรวจติดตามเป็นเวลา 5 ปี พบว่าอัตราการรอดชีวิตของกลุ่มที่ได้รับสเต็มเซลล์อยู่ที่ 72% สูงกว่ากลุ่มที่ไม่ได้สเต็มเซลล์ที่ 34% นอกจากนั้นผู้ป่วยที่ได้รับสเต็มเซลล์ยังมีอัตราการช่วยเหลือตัวเองสูงกว่าอีกด้วย โดยไม่พบความแตกต่างในเรื่องภาวะแทรกซ้อนต่างๆ จะเห็นได้ว่าการรักษาด้วยสเต็มเซลล์นั้นเปิดโอกาสในการลดอัตราการเสียชีวิตและเพิ่มคุณภาพชีวิตให้กับผู้ป่วยโรคหลอดเลือดสมองได้
โรคข้อเสื่อม
ไม่ว่าจะจากสาเหตุใดก็มักจะลงท้ายด้วยการผ่าตัดเปลี่ยนข้อสะโพกหรือข้อเข่าเทียม ซึ่งวิทยาการปัจจุบันก็ยืดอายุการใช้งานของข้อเทียมเหล่านั้นไปได้มากกว่า 20 ปี แต่อย่างไรก็ตามมีผู้ป่วยหลายคนที่ไม่อยากผ่าตัดหรืออายุยังน้อยเกินกว่าจะใช้ข้อเทียมได้
มีการลองใช้สเต็มเซลล์ในการรักษาผู้ป่วยกลุ่มดังกล่าวโดยหวังว่าสเต็มเซลล์จะสามารถเข้าไปทดแทนเซลล์ผิวข้อที่เสียหายและลดอาการเสื่อมของข้อลง มีรายงานจากประเทศเกาหลีใต้ในวารสาร Journal of Medical Case Reports ในปี 2011 [อ้างอิง 5] รายงานของผู้ป่วยอายุ 29 และ 47 ปีที่มีอาการข้อสะโพกเสื่อมจากกระดูกหัวสะโพกขาดเลือดและผู้ป่วยข้อเข่าเสื่อมอายุ 70 และ 79 ปีที่ไม่อยากผ่าตัดเปลี่ยนข้อเข่าจึงเข้ารับการรักษาด้วยการฉีดสเต็มเซลล์จากเซลล์ไขมันของผู้ป่วยเอง ร่วมกับสารหล่อลื่นเทียมเข้าไปในข้อ
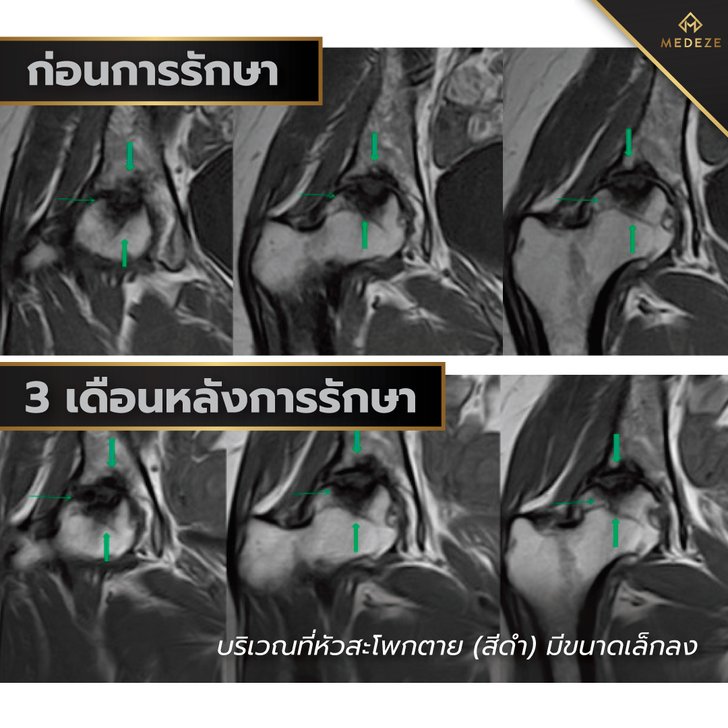
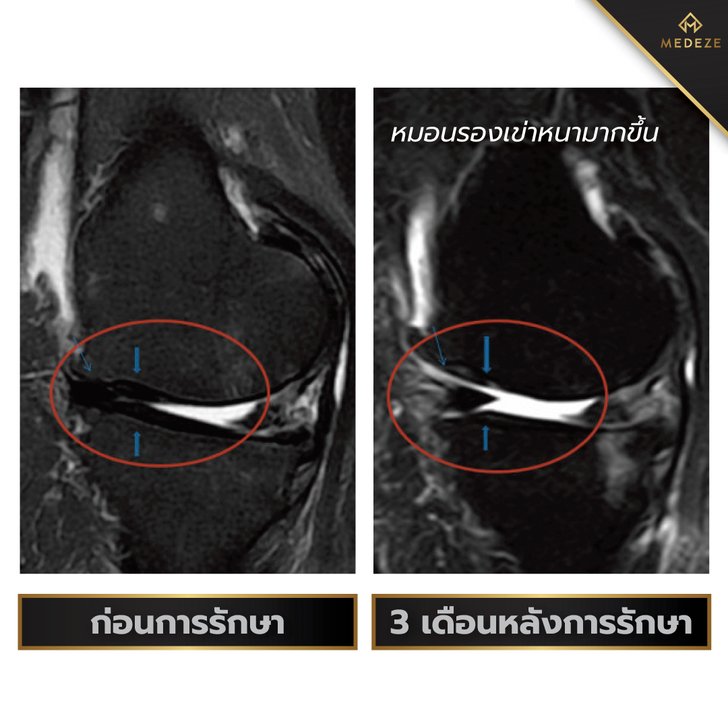 ผู้ป่วยทั้ง 4 ได้รับการตรวจ MRI ก่อนและหลังการรักษาพบการสร้างกระดูกและกระดูกอ่อนขึ้นมาใหม่ในผู้ป่วยทั้ง 4 ซึ่งเป็นผลลัพธ์ที่น่าประทับใจ รวมไปถึงอาการปวดและการเคลื่อนไหวก็ดีขึ้น โดยผลการศึกษาชิ้นนี้สามารถต่อยอดการรักษาข้อเสื่อมที่ตำแหน่งอื่นๆได้อีกด้วย
ผู้ป่วยทั้ง 4 ได้รับการตรวจ MRI ก่อนและหลังการรักษาพบการสร้างกระดูกและกระดูกอ่อนขึ้นมาใหม่ในผู้ป่วยทั้ง 4 ซึ่งเป็นผลลัพธ์ที่น่าประทับใจ รวมไปถึงอาการปวดและการเคลื่อนไหวก็ดีขึ้น โดยผลการศึกษาชิ้นนี้สามารถต่อยอดการรักษาข้อเสื่อมที่ตำแหน่งอื่นๆได้อีกด้วย
โรคเบาหวานชนิดที่ 2
นั้นพบได้บ่อย เกิดจากร่ายกายตอบสนองการใช้น้ำตาลผิดปกติทำให้ระดับน้ำตาลในเลือดสูงขึ้น โดยแนวทางการรักษาจะเริ่มจากลดน้ำหนัก คุมอาหาร ใช้ยาคุมระดับน้ำตาลในเลือด แต่สุดท้ายผู้ป่วยหลายๆคนก็ต้องฉีดฮอร์โมนอินซูลินทดแทนร่วมดัวย
มีรายงานการจากประเทศจีนในวารสาร Frontiers of medicine ในปี 2011 [อ้างอิง 6]

ใช้สเต็มเซลล์จากเนื้อเยื่อรกในผู้ป่วยเบาหวานชนิดที่ 2 จำนวน 10 คน โดยให้ทางหลอดเลือดดำเป็นจำนวน 3 ครั้ง พบว่าค่าเฉลี่ยอินซูลินที่ผู้ป่วยต้องฉีดดลงกว่า 40% โดยไม่มีผลข้างเคียงรุนแรงเกิดขึ้น ซึ่งผลการศึกษาครั้งนี้นำไปสู่ความหวังของผู้ป่วยโรคเบาหวานที่ต้องพึ่งการฉีดอินซูลินให้มีคุณภาพชีวิตที่ดีขึ้น
จากนั้นยังมีการศึกษาในผู้ป่วยเบาหวานตึพิมพ์ออกมาเรื่อยๆเช่น การศึกษาในประเทศอินเดียในวารสาร Cell Transplant ปี 2014 [อ้างอิง 7] เป็นการศึกษาแบบมีกลุ่มควบคุม โดยผลการศึกษาก็ไปในทางเดียวกันคือกลุ่มที่ได้รับสเต็มเซลล์ลดปริมาณการใช้อินซูลินลงได้ถึง 66.7% เทียบกับกลุ่มที่ไม่ได้สเต็มเซลล์ที่ลดลงเพียง 32.1% โดยการศึกษาฉบับนี้ใช้สเต็มเซลล์จากไขกระดูกของผู้ป่วยเอง
โรคแพ้ภูมิตัวเอง
หรือที่รู้จักในชื่อโรคพุ่งพวง เป็นโรคที่เกิดจากระบบภูมิคุ้มกันของร่างกายทำงานผิดปกติ เกิดการต่อต้านเนื้อเยื่อของร่างกายตัวเองทำให้อวัยวะต่างๆเกิดความเสียหาย ปัจจุบันการรักษาคือการใช้ยากดภูมิควบคุมอาการ แต่ผลข้างเคียงของยากดภูมินั้นพบได้บ่อยในผู้ป่วยที่ได้รับยากดภูมิเป็นเวลานาน
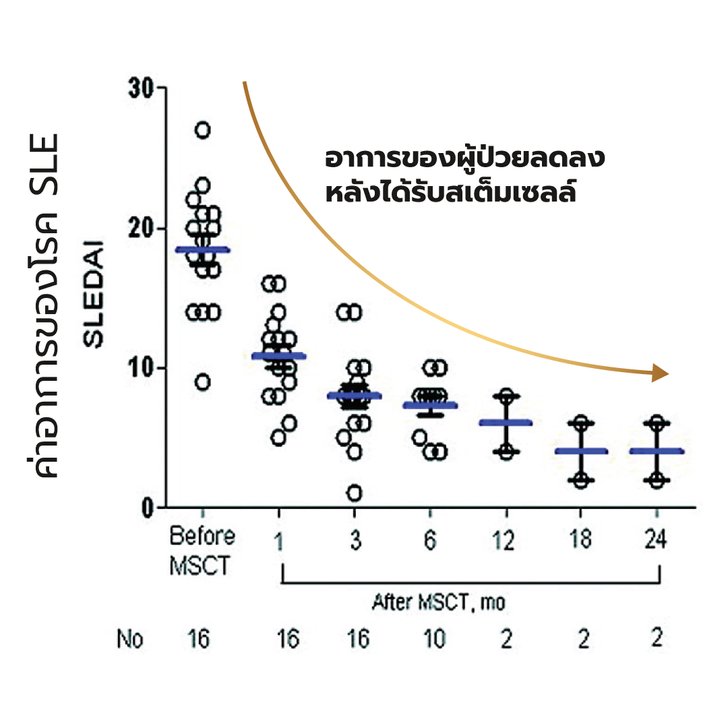
สเต็มเซลล์ถูกนำมาใช้เนื่องจากมีรายงานว่าสเต็มเซลล์เนื้อเยื่อสามารถเข้าไปทดแทนเซลล์ไขกระดูกที่มีปัญหาของผู้ป่วยได้ มีการศึกษาจากประเทศจีนตีพิมพ์ในวารสาร Arthritis & Rheumatism ในปี 2010 [อ้างอิง 8] ของผู้ป่วยอาการรุนแรงที่ไม่ตอบสนองต่อการรักษาด้วยยากดภูมิ ด้วยการให้สเต็มเซลล์จากเนื้อเยื่อสายสะดือผู้บริจาคทางหลอดเลือดดำ หลังจบการศึกษาที่ 8 เดือน อาการโดยรวมของผู้ป่วยดีขึ้นอย่างมีนัยสำคัญ รวมถึงค่าการอักเสบและการทำงานของไตที่ดีขึ้นมาก และแม้ว่าจะหยุดการรักษาผู้ป่วยทุกคนก็ยังคุมอาการต่อไปได้อย่างดี

โรคตับแข็งระยะสุดท้าย
ความหวังสุดท้ายของผู้ป่วยโรคตับแข็งระยะสุดท้ายนั้นคือการปลูกถ่ายตับใหม่ร่วมกับทานยากดภูมิต่อ แต่จำเป็นต้องรอจนกว่าจะมีผู้บริจาคที่เข้ากับผู้ป่วยได้ซึ่งบางครั้งก็กินเวลานานจนอาการทรุดลง
การรักษาด้วยสเต็มเซลล์นั้นเสนอทางเลือกในการฟื้นฟูเซลล์ตับให้กลับมาทำงานได้ โดยมีการศึกษาจากประเทศสวีเดนในวารสาร European journal of gastroenterology & hepatology ปี 2009 ให้สเต็มเซลล์จากไขกระดูกของตัวผู้ป่วยเองทางหลอดเลือดดำ [อ้างอิง 9] โดยผู้ป่วยทั้ง 8 คนที่เข้าร่วมการศึกษาล้วนเป็นผู้ป่วยโรคตับแข็งระยะสุดท้าย หลังจบการศึกษาพบว่าค่าการทำงานของตับ ค่าการแข็งตัวของเลือด และค่าของเสียจากเซลล์ตับดีขึ้นมากเมื่อเทียบกับก่อนรับการรักษาโดยไม่พบภาวะแทรกซ้อนใดๆ
โดยในแง่ของผู้ป่วยตับแข็งระยะสุดท้ายการได้สเต็มเซลล์จากตัวเอง (ในกรณีที่เก็บไว้ตั้งแต่ตอนร่างกายยังแข็งแรง)

จะเหนือกว่าการใช้สเต็มเซลล์จากผู้บริจาคเพราะจะลดโอกาสที่ร่างกายจะต่อต้านในกรณีที่ได้รับการปลูกถ่ายตับในอนาคตด้วย
ทั้งนี้ใครที่สนใจก็ควรศึกษาข้อมูลเพิ่มเติมให้ดีก่อนตัดสินใจทุกครั้งนะคะ เพราะความปลอดภัยสำคัญที่สุด
[Advertorial]
อ้างอิง
- Nair V, Talwar P, Kumar S, Chatterjee T. Umbilical cord blood transplantation and banking. Pregnancy medicine. 1st ed. Delhi: Jaypee Brothers Medical Publishers (P) Ltd. 2015:197-215.
- Mayani H. Biological differences between neonatal and adult human hematopoietic stem/progenitor cells. Stem cells and development. 2010 Mar 1;19(3):285-98.
- Hayani A, Lampeter E, Viswanatha D, Morgan D, Salvi SN. First report of autologous cord blood transplantation in the treatment of a child with leukemia. Pediatrics. 2007 Jan 1;119(1):e296-300.
- Lee, J. S., Hong, J. M., Moon, G. J., Lee, P. H., Ahn, Y. H., & Bang, O. Y. (2010). A long‐term follow‐up study of intravenous autologous mesenchymal stem cell transplantation in patients with ischemic stroke. Stem cells, 28(6), 1099-1106.
- Pak, J. (2011). Regeneration of human bones in hip osteonecrosis and human cartilage in knee osteoarthritis with autologous adipose-tissue-derived stem cells: a case series. Journal of medical case reports, 5(1), 1-8.
- Jiang, R., Han, Z., Zhuo, G., Qu, X., Li, X., Wang, X., … & Han, Z. C. (2011). Transplantation of placenta-derived mesenchymal stem cells in type 2 diabetes: a pilot study. Frontiers of medicine, 5(1), 94-100.
- Bhansali A, Asokumar P, Walia R, Bhansali S, Gupta V, Jain A, Sachdeva N, Sharma RR, Marwaha N, Khandelwal N. Efficacy and safety of autologous bone marrow-derived stem cell transplantation in patients with type 2 diabetes mellitus: a randomized placebo-controlled study. Cell Transplantation. 2014 Sep;23(9):1075-85.
- Sun, L., Wang, D., Liang, J., Zhang, H., Feng, X., Wang, H., … & Shi, S. (2010). Umbilical cord mesenchymal stem cell transplantation in severe and refractory systemic lupus erythematosus. Arthritis & Rheumatism, 62(8), 2467-2475.
- Kharaziha, P., Hellström, P. M., Noorinayer, B., Farzaneh, F., Aghajani, K., Jafari, F., … & Soleimani, M. (2009). Improvement of liver function in liver cirrhosis patients after autologous mesenchymal stem cell injection: a phase I–II clinical trial. European journal of gastroenterology & hepatology, 21(10), 1199-1205.







